緑内障
緑内障という病名を耳にすると、よくわからないけれど失明するのではないか?という印象を受ける方が多いようです。このページでは「緑内障」がどのような病気で、どのような症状をきたすのか、そしてどのような治療が行われるのか、解説します。
緑内障とは?
目の神経(視神経)が痛み、視野(見える範囲)が狭くなったり、見えにくい部分が出現する病気です。
緑内障は40歳以上の人の20名に1人がかかっているといわれる病気です。はっきりとした原因はわかっていません。
初期には自覚症状がほとんどなく、知らないうちに病気が進行していることのある疾患です。
進行すると、部分的にぼーっとして見えにくい、完全に見えない部分があるなどの症状が出現し、視力が低下します。
自覚症状がないのにもかかわらず緑内障と診断されて心配、という方へ
まず点眼をしっかりとしてください。点眼で病気の進行が抑えられれば、見えにくくなることはありません。
そして緑内障について医師や書籍などから正確な知識を得てください。正確な知識は病気に対する不安感を弱めてくれます。
緑内障の場合、検査後にも「疑わしい」の状態はありせん。緑内障の可能性が高いのであれば、点眼を開始すべきです。もし、後日の検査で異常がなければ、点眼を中止すればよいのですから。
「眼圧が高い」=「緑内障」ではありません。
「眼圧が高い」状態を「高眼圧症」と呼びます。ただ眼圧が高く、視野障害はない状態ですが、年に1-2%は緑内障に移行することが知られています。したがって、眼圧が高い場合は少なくとも定期的な眼圧測定、視野検査が必要です。また、相談の上、緑内障に準じた点眼治療を行うことも少なくありません。
緑内障の分類
日本眼科学会ガイドラインに詳しく記載がありますが、非常に細かく分類されているので、簡単に説明すると…..
1) 眼に原因があるもの(原発性緑内障)
日本人に多い正常眼圧緑内障は開放隅角緑内障に分類されます。
- 開放隅角緑内障 「 隅角(角膜と虹彩の移行部、房水と呼ばれる眼の中の水を吸収する構造)」が開いているもの
- 閉塞隅角緑内障 「隅角」が閉じているもの
2) 眼以外に原因があるもの(続発性緑内障)
ステロイドが原因で起こるステロイド緑内障、糖尿病が原因で起こる血管新生緑内障はこのタイプです。
「開放隅角」か「閉塞隅角」か問題になるのは、眼圧を上げてしまう可能性のある薬を使用する場合です。気になる方は主治医に確認してみてください。
緑内障と診断されるきっかけは?
1. 検診でひっかかった
「緑内障疑い」、「高眼圧」、「視神経乳頭異常」、「視神経乳頭陥凹拡大」などの記載がある場合は緑内障が疑われていることが多いです。
2. 見える範囲が狭い
なにかの拍子に片目での見え方をチェックした患者さんが見える範囲が狭い(視野狭窄)や見えにくい場所があること(暗点)を自覚することもあります。病気の説明パンフレットによく載っている図は間違いで、一か所が黒く抜けて見えるわけではありません。初期の段階では、一か所だけぼやけて見え方になるようです。
3. たまたま受診した眼科で指摘された
メガネやコンタクトを作るため眼科を受診した際に指摘さることもあります。特に近視の強い方は、眼底検査の所見が緑内障とまぎらわしいことが非常によくあります。
診察の際にいつも眼圧の話になる理由
眼圧(目のかたさ)は緑内障の治療を行う上で大事な役割を果たします。眼圧の正常値は20以下です。
日本人には圧倒的に「正常眼圧緑内障」が多いことが知られています。つまり、何もしなくても眼圧は正常値の範囲内にある患者さんのほうが多いことになります。それでもさらに眼圧を下げるのはなぜか。緑内障の治療薬は眼圧を下げる効果があり、この眼圧下降効果が緑内障に有効であることがわかっています。したがって、もともと正常範囲内の眼圧であっても、目薬をつけることでどの程度眼圧が下がるか、ということがたいへん重要なのです。
緑内障の治療を始める際は、または、ほかの病院から(治療経過を持たずに)患者さんが移ってきた場合は、まずなにも目薬をつけていない状態で眼圧を数回測定します。この際の眼圧の平均値を基準に、治療が開始されます。
もし、眼圧が点眼を開始する前とかわらなければ、目薬の効果はあまり期待できませんし、しばらく下がっていた眼圧があがり始めた場合は、薬が効かなくなっているか、患者さんの点眼がうまくいかなくなっている可能性があるのではないか、と考え、治療方針を再検討します。
緑内障の検査
眼圧検査
正常は20mmHg以下。普通の眼科では受診した際に目に空気を吹き付ける検査を受けると思います。これが(非接触式)眼圧検査です。この検査が苦手な方は目をつぶってしまい、眼圧が高めに表示される欠点があります。
このような場合、医師の診察室で目に麻酔をつけて、細隙灯についているアプラネーションという検査機械で眼圧を計ります(接触式眼圧測定)。
治療開始当初は非接触式、接触式の両方の数値を比較します。
レーシック後の方は角膜が薄くなっているために実際の眼圧よりも低い値がでます。診察時に必ず申し出てください。
眼底検査・眼底カメラ
視神経の形、周囲の出血の有無、網膜の色調などをチェックします。
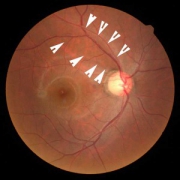
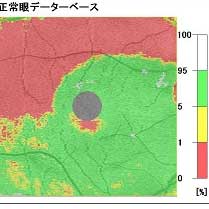
緑内障は視神経の病気です。神経線維が痛むと、網膜神経線維層欠損(写真参照)が帯状に変色します。
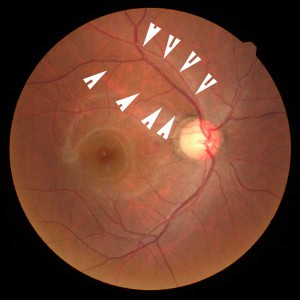
緑内障の眼底写真(右目)矢印に囲まれた部分の色調が暗く、神経線維層がうすくなっていると考えられます
視野検査
緑内障という病気は視野の異常が必発ですので、視野検査は必須の検査です。視野検査は静的視野検査( 当院の検査はハンフリー視野計という機械です。オクトパスという機械もありますが、測定パターンが微妙に異なります)、動的視野検査(ゴールドマン視野検査)の2種類があります。
緑内障の視野検査としては静的視野検査がよく行われ、視野の中心の30度か24度の範囲(時に10度も)を調べます。
この範囲外の視野異常が知らないうちに進行していることもあるので、動的視野検査も定期的に受ける必要があります。
静的視野検査は検査自体が難しいので、結果がかなり動揺することも少なからずあります。したがって、1回の検査で異常がないからといって、それ以上検査を受ける必要がない、というわけではありません。逆に、緑内障と診断されていた患者さんが実は正常だったということもあります。
静的視野検査が苦手な患者さんは動的視野検査を定期的に行います。

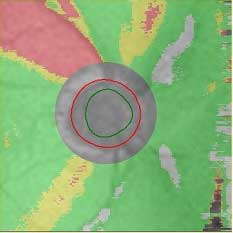
右目のハンフリー視野検査の結果
鼻側(向って左側)の下方に黒く描出されている箇所があり、これは光に対する感度が低下している状態です。
なお、耳側の黒い点は盲点といって、視神経乳頭に一致する部分で、正常な所見です。
OCT 光干渉断層計
これは一言でたとえるなら目のCTやMRIで、眼の奥にある、神経や網膜を状態を輪切りにしてみることができます。
緑内障は視神経の病気です。まず視神経の一部の線維が減少し、その結果、網膜神経線維層の厚さが一定以上に薄くなると、視野の異常が出現します。
したがって、OCTはこの変化を視野検査よりも、早くとらえることができるため、緑内障診療では非常に重要な検査のひとつです。
網膜の中心、黄斑部のOCT画像です。
赤くくなっている部分が網膜が薄くなっているところです。
 同じ患者さんの視神経乳頭付近のOCT画像です。
同じ患者さんの視神経乳頭付近のOCT画像です。
赤い、神経線維の薄くなった部分が視神経に連続しています。
「前視野緑内障」について
緑内障で視野障害が出現するとき、すでに視神経線維は一定量が減少しています。近年ではOCTという検査で、視野異常が出現する前に、この神経線維の減少を捕らえることが可能になりました。
「前視野緑内障」というのは「視野異常はない」が、「神経線維が減っている」状態です。いずれ視野の異常が出現可能性が高いと考えられますので、その前に眼圧降下剤の点眼を行う、または定期的に視野検査を行い、異常を早期に察知することが重要と考えられています。
緑内障の治療について
治療の基本は眼圧を下げることです。いずれの治療法でも目的は眼圧下降です。
点眼(眼圧降下薬、降圧剤)
緑内障の治療のなかで唯一実効性が確認されているのは眼圧を下げることです。したがって、手術はなく、眼圧効果剤が治療の第一選択となります(同等の効果が期待できるのであれば、わざわざ最初から手術を考える必要がない、ということ)。病気の進行具合により3剤、4剤と複数の点眼薬を使用することもあります。
緑内障の治療薬は大きく分けて3系統あります。効果が強い順に挙げ、注意点を併記します。
プロスタグランジン製剤(キサラタン、トラバタンズ、タプロス、ルミガン)
眼の周りが黒ずむ、まつげが伸びる、眼が落ち込むなど
充血が気になることがあります
β受容体遮断薬(チモプトール、ミケランなど)
喘息や心不全の患者さんには使用しにくい(処方が開始されたら必ず内科医に報告すること)
点眼当初、充血が目立つことがあります
炭酸脱水素酵素阻害剤(エイゾプト、トルソプトなど)
しみる、薬がにごっているので点眼後少し見にくくなる
そのほか グラナテックなど
当院では後発薬(ジェネリック)を積極的に採用していますが、緑内障の治療薬については後発品にすると眼圧下降効果が不安定になる場合があります。このため緑内障の治療薬は医師の指示にしたがっていただくよう、説明しております。このページの下のほうのQ&Aコーナーで目薬についてコメントします。
手術治療
点眼薬のみで十分な眼圧下降が得られない場合は手術を検討する必要があります。複数の点眼薬では眼圧が下がりきらない、眼圧はさがってけれども病気の進行が抑えられないときは手術が検討されます。
若年者で病気の進行が早い場合にも手術が検討されます。
レーザー治療
眼圧を下げるためのレーザー治療が何種類かあります。特定の緑内障に対しては効果が期待できます。
緑内障の治療を進めるにあたって、重要なこと
長期にわたり治療が必要になりますので、病気のこと、治療方針をしっかり理解した上で治療を受けることが必要です。またゆっくりではありますが、進行性の病気であること、治す病気ではなく、悪化させないことが重要な病気であることも理解する必要があります。
目薬は重要です
まず目薬をしっかり点眼してください。目薬をつけて、見やすくなるわけではありませんが、病気を抑えるものは目薬しかありません。
もし、つけ心地がわるくて点眼しにくい場合は遠慮しないで主治医に申し出てください。緑内障の薬のなかには目の周りが黒ずんだり、眼が落ち込むものや、眼が充血するものや、点眼するとしみたり、しばやく見え方がぼやけるものなどがあります。継続して使用する目薬ですので、無理なく使用できることが理想です。ただし、病状が進行している場合は選択の余地はありません。医師の指定する目薬を使用していただくことも重要です。
また、最近では合剤といって1本で2本分の成分が含まれている目薬もあります。点眼回数を減らすことも点眼薬の効果を上げる効果がありますので、たまに主治医に確認してみてください。
病院を変わるときはデータをもらうこと
ほかの病院から転医する場合は、それまで使用していた点眼薬と視野検査のコピーを必ずもらってください。毎回の視野検査で変わりがないように見えても5年、10年で少しずつ悪化しているケースがあります。
セカンドオピニオンは重要です
緑内障に限らず治療を継続する疾患の場合、複数の医師の目で経過を確認することも重要です。経過が良さそうに見えても見落としがあったり、受けられる治療が検討されていなかったりする例も時折見受けられます。
もし、当院の患者さんでセカンドオピニオンを希望なさる場合は、喜んで治療の経過や検査結果の写しを用意しますので、ご相談ください。
緑内障でよくある質問
眼の状態は患者さんによってさまざまです。外来で同じ病気の患者さんの話を聞いて混乱した、という話もよくあります。大事なことはしっかりと検査を受け、長期的な視点から治療を進めることだと思います。
ここで扱う内容は一般論ですので、まず、外来を受診し、医師の判断を仰いでください。
「視神経乳頭陥凹拡大」とは緑内障が疑われる、ということです。
視神経は網膜と脳をつなぐ神経線維の集まりです。もともと真ん中がくぼんでおり(これを乳頭陥凹と呼ぶ)、緑内障の患者さんではこのくぼみが大きくなる傾向があります。
また、近視が強い方も視神経の形状が変わるため、この「視神経乳頭陥凹拡大」と区別がつきにくい場合があります。
まず眼科受診をしてください。「眼底写真や眼底検査で疑わしい」=「緑内障」ではなありません。視野検査の結果をチェックしないと緑内障なのか、正常なのか判断できない状態です。
数年前に視野検査が正常と判断された場合でも、基本的には眼科受診をお勧めします。いまは状態が違う可能性がありますので。
Q. 検診で「視神経乳頭陥凹拡大」といわれました….
A.「視神経乳頭陥凹拡大」とは緑内障が疑われる、ということです。
視神経は網膜と脳をつなぐ神経線維の集まりです。もともと真ん中がくぼんでおり(これを乳頭陥凹と呼ぶ)、緑内障の患者さんではこのくぼみが大きくなる傾向があります。
また、近視が強い方も視神経の形状が変わるため、この「視神経乳頭陥凹拡大」と区別がつきにくい場合があります。
まず眼科受診をしてください。「眼底写真や眼底検査で疑わしい」=「緑内障」ではなありません。視野検査の結果をチェックしないと緑内障なのか、正常なのか判断できない状態です。
数年前に視野検査が正常と判断された場合でも、基本的には眼科受診をお勧めします。いまは状態が違う可能性がありますので。
Q. 検診で「高眼圧」と言われました。
A. 「眼圧が高い」、これも「緑内障疑い」ということです。
眼圧の正常値は20mmHg以下で、21mmHg以上になると「高眼圧」に分類されます。
検診では空気で眼圧を測ることが多いので、眼をつぶってしまう方が少なくありません。まず眼科を受診し、眼圧を再測定、もしくは別の方法で計りなおしてください。
そしてやはり眼圧が高く、眼底検査で緑内障が疑わしい場合は視野検査を行います。
Q. 結局どんな検査をするのでしょうか?
A. 定期的に必要な検査は視力、眼圧、眼底検査、視野検査です。
最近では網膜光断層計OCTなどを利用し、早期に緑内障の感知ができるようになってきました。
大事なことは毎回毎回の検査結果に一喜一憂するのではなく、年単位、5年単位、10年単位で病気の進行の有無を評価することです。
Q. 目薬を付けたら充血しました・ゴロゴロします
A. 緑内障の治療薬で眼が充血してしみるパターンはいくつかあります。
まず、薬自体に充血の作用があったり、しみやすいもの。これらは2-4週間ほど点眼を続けていただき、それでもだめなら別の点眼薬、または別系統の点眼薬に変更します。
また、緑内障の点眼薬は少量ですが、毎日使用するため、角膜障害が起こることもあります。多くの場合、点眼薬の成分を変更することで改善することが多いです。
あまり頻度は高くありませんが、まぶたの縁も充血するような場合には点眼薬に含まれる防腐剤アレルギーの可能性も疑われます。当院ではこのような場合に備えて、成分が同じで防腐剤の種類を変えた点眼を使い分けています。
Q. どうしてもジェネリックがいいんですけど!
A. こちらは先発品を処方したつもりなのに、あるときから急に眼圧が不安定になった。患者さんに尋ねてみると院外薬局で薬剤師と相談して勝手に後発品に変更していた、ということが以前勤務していた病院でありました。困りましたね…..ということで、緑内障の点眼薬に関しては、指示に従ってください。
Q. 合剤ってなんですか?
A. 数年前から処方可能となったタイプの点眼薬で、複数の目薬の成分を混ぜたものです。
2種類の目薬を一本にまとめて「合剤」にすると、点眼の回数、手間を減らすことができます。その結果、一回一回の目薬をしっかりさせるようになり、眼圧が安定しやすくなる、という効果もあります。
逆に、眼圧が上がってしまう人もいますので、実際に使用してみてから効果を判断します。
Q. 緑内障になるからレーザー治療が必要といわれました?どうして?
A. これは通常の緑内障(正常眼圧緑内障)とは違います。発作的に眼圧があがる「急性緑内障発作」になる可能性があるので予防的な処置として「レーザー虹彩切開」というレーザー治療を進められたのだと思います。同様の理由で「白内障手術」をお勧めすることもあります。後日、別項で説明する予定です。
Q. 薬局で「この薬は緑内障の人は飲めません」と言われました。緑内障の治療中なんですけど…..
A. ある種の内服薬、検査薬は眼に作用して眼圧を上げてしまいますが、「緑内障の人」は全員だめということではありません。
一般的に「閉塞隅角緑内障」と呼ばれるタイプの緑内障は薬の影響で眼圧が上がる可能性があります。逆に、開放隅角緑内障であれば、使用に問題ないことが多いですので、眼科医に自分はどちらのタイプの緑内障なのか確認してみてください。